Wenn häufiges auf selten macht – und wie wir trotzdem den Durchblick bewahren
Unser Fokus auf Häufiges ist mitunter ein Problem: Menschen, die an seltenen Erkrankungen leiden, erhalten eine schlechtere medizinische Versorgung. Ihr Leidensweg ist oftmals von einer Odyssee an Arztkontakten und Prozeduren geprägt, falsche und späte Diagnosen erhöhen die Morbidität und Mortalität [1].
Wie können wir diesen Menschen besser gerecht werden? Studien sehen den Kern der Problematik in einem Phänomen, das als low-rare-disease-awareness bezeichnet wird, also ein fehlender Radar der Ärzteschaft für ungewöhnliche und seltene Diagnosen. Sie zeigen aber auch Lösungen auf: Fall-basiertes Lernen, ein systematisches Vorgehen in der Differentialdiagnostik und die Berücksichtigung bestimmter Alarmsignale (Red Flags) [2, 3].
Die Infektiologie steckt voller Kolibris und an die Bedeutung einer guten Differentialdiagnostik (Stichwort Schnittmengen) wurde schon in einer vorherigen Ausgabe des Infektoskops erinnert. Der heutige Fall eines Mannes mit Rückenschmerzen und einer ungewöhnlichen Diagnose stößt ins selbe Horn und veranschaulicht, wie Red Flags uns helfen können, vom Alltagsmodus in den Dr.-House-Modus zu wechseln.
Ein 80-jähriger Mann wird exsikkiert und mit akutem Nierenversagen in die Rettungsstelle gebracht. Ein Blick in seine Krankenakte gibt nichts Außergewöhnliches her: Adipositas, Diabetes, Bluthochdruck, mehr als 10 Tabletten stehen auf seinem Medikamentenplan. Trotzdem wird uns sein Hausarzt später berichten, dass sich der Mann nur habe blicken lassen, wenn die Schmerzen in den Gliedern mal wieder unerträglich gewesen seien. Über die Jahre haben die Schmerzmittel seinen Nieren zugesetzt. Starke Schmerzen hat er auch dieses Mal, vor allem der Rücken tue ihm weh, so sehr, dass unsere nephrologischen Kolleginnen und Kollegen, nachdem sie sich um Flüssigkeitshaushalt und Nieren gekümmert hatten, eine Bildgebung der Wirbelsäule veranlassten. Die Infektwerte waren steigend und im MRT zeigte sich eine abszessverdächtige Struktur im lumbalen Spinalkanal. Ein klarer Fall für die Wirbelsäulenchirurgie, die den Patienten operiert. Im OP-Protokoll wird später ein Epiduralabszess auf Höhe von LWK 3/4 dokumentiert sein. Später wird der Chirurg uns erzählen, wie der Eiter floss, als er den Spinalkanal eröffnete. Eine staphylokokkenwirksame Antibiotikatherapie wurde verordnet und zunächst besserten sich auch Klinik und Infektwerte. Kein außergewöhnlicher Fall bis hier, wäre da nicht der Fakt, dass weder aus Blutkulturen noch dem OP-Material die erwarteten Bakterien angezüchtet werden konnten.
Wir hätten den Mann wahrscheinlich nie zu Gesicht bekommen, hätte er nicht selbst kurz vor seiner Verlegung in die Geriatrie auf sich aufmerksam gemacht. Über Nacht schwoll das rechte Knie. Mit Fieber und Schmerzen lag der Patient in seinem Bett, und die Infektwerte schossen in die Höhe. Nun legten die Kolleginnen und Kollegen der Orthopädie Hand an und diagnostizierten bei trüben und zellreichem Punktat ein Kniegelenksempyem. Auch das Punktat und die bei der Spülung gewonnenen Gewebeproben blieben steril.
Eiter in der Wirbelsäule, dann im Knie - der Patient fiebert, aber die Mikrobiologie bleibt stumm. Mit der Vorstellung dieses Falles in der Konsilkonferenz, bekamen wir den Auftrag ein bisschen infektiologische Denkarbeit zu leisten. Blutkulturen bei Knochen- und Gelenksinfektionen haben eine akzeptable Sensitivität für die üblichen Verdächtigen, wenn bei deren Abnahme keine Antiinfektiva an Bord waren [4, 5]. Wächst auch aus intraoperativ gewonnenem Gewebe nichts, lässt das aufhorchen: Die rote Fahne weht am diagnostischen Himmel, und wir bilden eine neue Schnittmenge. Woran denken wir also?
Die Differentialdiagnose von kulturnegativen Spondylitiden umfasst einerseits Infektionen mit nicht oder schwer anzüchtbaren Erregern wie z.B. Anaerobiern, Mykobakterien, Schimmelpilzen, Brucellen, Francisellen, Bartonellen, Coxiellen, Borrellien, Cutibacterium acnes, Burkholderien und Tropheryma whipplei. Andererseits beinhaltet sie auch nicht-infektiöse Ursachen wie Autoimmunerkrankungen oder Kristallopathien.
Da der Patient aus Nordafrika stammte, tippten wir auf die Brucellose. Der zweite Favorit war eine nicht-infektiöse Ursache. Leider wurden in der Mikrobiologie keine Gewebeproben für spezielle Untersuchungen asserviert, so dass einige diagnostische Türen zum Zeitpunkt der Konsilkonferenz bereits verschlossen waren. Den entscheidenden Hinweis gab uns jedoch die Pathologin Frau Dr. Guski, die in der Synovialbiopsie aus dem Knie Gichttophi entdeckte und das Kniegelenkspunktat mit dem Polarisationsmikroskop untersuchte: Sie sah dort und später auch im intraspinalen „Abszess“ tatsächlich Uratkristalle. Bei weiteren Gichtmanifestationen an den Zehen- und Handgelenken stand die Diagnose eines polyartikulären Gichtanfalls mit spinaler Manifestation. Wir setzten die Antibiotikatherapie ab und begannen eine antientzündliche und urikostatische Therapie, worunter sich Schmerzen und Infektwerte besserten und unser Patient langsam wieder auf die Beine kam.
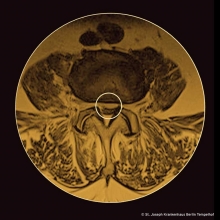
Ein spinaler Gichtanfall, der sich als Epiduralabszess präsentiert? Eine ungewöhnliche Diagnose, ein echter Kolibri! Doch ist die spinale Gicht wirklich eine Seltenheit? Um das Krankheitsbild unseres Patienten besser zu verstehen, lohnt ein Blick auf den natürlichen Verlauf der Gicht: Der typische Anfall, die Arthritis urica, ist eine inflammatorische Monarthritis, die durch die Ablagerung von Natriumurat-Kristallen in der Synovia ausgelöst wird und sich klassischerweise an den Gelenken der unteren Extremitäten manifestiert. Sie verläuft selbstlimitierend, führt aber bei unbehandelter Hyperurikämie zu neuen, rekurrenten Anfällen, die jedes Gelenk des Körpers betreffen können. Mit der Zeit nehmen polyartikuläre Anfälle zu und letztendlich führen Uratablagerungen an allen möglichen Gelenken zur chronischen und destruierenden Gichtarthropathie. Die jahrzehntelange Leidensgeschichte unseres Patienten erzählt somit die Geschichte einer klassischen chronisch-tophösen Gicht. Spinale Manifestationen in diesem Stadium sind in Wahrheit keine Seltenheit. Tophi und typische Erosionen lassen sich in 14-35 Prozent der Fälle nachweisen [6, 7]. Diagnostiziert wird die Erkrankung trotzdem nur selten, da spinale Gichtanfälle oftmals als akute oder chronische Rückenschmerzen verkannt werden und so unter dem Radar der behandelnden Ärztinnen und Ärzte verlaufen. Selbst nach invasiven diagnostischen Prozeduren wird die Diagnose nur selten gestellt, da aus der Wirbelsäule gewonnene Proben meist nur in der konventionellen Patho, wenn es gut läuft auf der Petrischale aber nicht unter dem Polarisationsmikroskop landen. Fairerweise sei angemerkt, dass spinale Abszesse trotzdem sehr ungewöhnliche Gichtmanifestation sind und regelmäßig zu diagnostischen Schwierigkeiten führen [8, 9]. In unserem Fall ging der Epiuduralabszess (der in unserem T2 gewichteten Bild als hyperintense linsenförmige Struktur im Kreis zu erkennen ist) vom rechten Facettengelenk zwischen dem 3. und 4. Wirbelkörper aus.
Häufiges kann sich also auch ungewöhnlich präsentieren und reiht sich so in die lange Liste der seltenen Erkrankungen ein, deren Diagnostik uns regelmäßig vor Probleme stellt. Wenn wir nicht „daran denken“ lernen, gehen uns die Kolibris zum Leidwesen der Betroffenen durch die Lappen. Eine der wichtigsten Aufgaben der Infektiologie ist, INFEKTIONEN von NICHTINFEKTIONEN abzugrenzen. Strategisches Vorgehen in der Differentialdiagnostik, Red flags (in diesem Falle sterile Kulturen) sowie ein detektivisches Interesse an ausgefallenen Diagnosen (z.B. durch Lesen des Infektoskops) können helfen, die Versorgung unserer Patientinnen und Patienten zu verbessern.
You only see what you know… um mit einer anderen Weisheit zu schließen, die der Autor als Student mit auf dem Weg bekommen hat.
Dr. Adrian Spohr
Facharzt für Allgemeinmedizin
Klinik für Infektiologie und HIV-Medizin
Literatur
- Kole A, François Faurisson F, Mavris M, Nourissier C, Macchia F, Sellan T, Lougheed G: The Voice of 12,000 Patients. Experiences and Expectations of Rare Disease Patients on Diagnosis and Care in Europe: Eurordis; 2009.
- Vandeborne L, van Overbeeke E, Dooms M, De Beleyr B, Huys I: Information needs of physicians regarding the diagnosis of rare diseases: a questionnaire-based study in Belgium. Orphanet journal of rare diseases 2019, 14(1):99
- Sanges S, Farhat MM, Assaraf M, Galland J, Rivière E, Roubille C, Lambert M, Yelnik C, Maillard H, Sobanski V, Lefèvre G, Launay D, Morell-Dubois S, Hachulla E: Raising rare disease awareness using red flags, role play simulation and patient educators: results of a novel educational workshop on Raynaud phenomenon and systemic sclerosis. Orphanet journal of rare diseases 2020, 15(1):159
- Aagaard T, Roed C, Dragsted C, Skinhøj P: Microbiological and therapeutic challenges in infectious spondylodiscitis: a cohort study of 100 cases, 2006-2011. Scandinavian journal of infectious diseases 2013, 45(6):417-424
- Connor DE, Jr., Chittiboina P, Caldito G, Nanda A: Comparison of operative and nonoperative management of spinal epidural abscess: a retrospective review of clinical and laboratory predictors of neurological outcome. Journal of neurosurgery Spine 2013, 19(1):119-127
- Konatalapalli RM, Demarco PJ, Jelinek JS, Murphey M, Gibson M, Jennings B, Weinstein A: Gout in the axial skeleton. The Journal of rheumatology 2009, 36(3):609-613
- Lumezanu E, Konatalapalli R, Weinstein A: Axial (spinal) gout. Current rheumatology reports 2012, 14(2):161-164
- Yen PS, Lin JF, Chen SY, Lin SZ: Tophaceous gout of the lumbar spine mimicking infectious spondylodiscitis and epidural abscess: MR imaging findings. Journal of clinical neuroscience : official journal of the Neurosurgical Society of Australasia 2005, 12(1):44-46
- Bonaldi VM, Duong H, Starr MR, Sarazin L, Richardson J: Tophaceous gout of the lumbar spine mimicking an epidural abscess: MR features. AJNR American journal of neuroradiology 1996, 17(10):1949-1952











